מחלות חניכיים
מחלות חניכיים הן מחלות זיהומיות הנגרמות על-ידי חיידקים פתוגניים השוהים על פני השיניים, במרווחים בין השיניים לחניכיים ועל גב הלשון. מחלות חניכיים משתייכות למחלות הכרוניות המתפתחות באיטיות רבה על פני שנים רבות, והמלוות בסימנים קלים, כך שהמטופל אינו מודע לקיומן ולנזקים הבלתי הפיכים של המחלה, עד לשלבי מחלה מתקדמת עם נזקים בלתי הפיכים ניכרים.
חניכיים בריאים מצטיינים בשונות רבה, ואין דפוס קבוע למראה האופטימלי של חניכיים בריאים. חניכיים בריאים ניכרים בצבעם הוורוד, מוצקות, העדר נפיחות ובצקת, ומעקב מדויק אחר מתאר השורש. ככלל חניכיים בריאים אינם מדממים . בריאות החניכיים מותניית בשמירה על צחצוח קפדני וביקורים תקופתיים אצל השיננית ורופא השיניים.
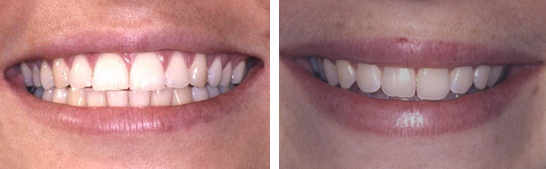
תמונות ותצלום רנטגן המדגימים חניכיים בריאים
דלקת חניכים ( ג'ינג'יביטיס):
דלקת חניכיים היא מהמחלות הנפוצות במין האנושי. מעל 90% מהאוכלוסייה לוקה בדלקת חניכיים ברמה זאת או אחרת. חניכיים מודלקים מתאפיינים באודם ונפיחות. החניכיים מדממים בצחצוח, ולעיתים אף ללא מגע – דימום ספונטני . המחלה נגרמת מהצטברות חיידקים באזור המפגש של החניכיים והשן.
דלקת חניכיים מתונה היא מצב הפיך; צחצוח נכון וקפדני , וסילוק הרובד החיידקי יכולים להחזיר את המצב לקדמותו ולהשגת חניכיים בריאים. בשלביה המוקדמים הדלקת אינה פוגעת במנגנון התאחיזה והתמיכה של השן. אי טיפול בדלקת עלול להפוך את המחלה למחלת חניכיים כרונית
סימני מחלות חניכיים:
מרבית המקרים מחלת חניכיים אינה גורמת לכאבים והלוקה בה אינו מודע לקיומה. מספר סימנים שיכולים להעיד על אפשרות למחלת חניכיים ומחייבים התייחסות נאותה ניתנים לזיהוי פשוט בבדיקה עצמית מול מראה: חניכיים אדומים ובוהקים מעידים על נוכחות בצקת וגודש כלי דם האופייניים לדלקת; דימום בעת הברשת שיניים מרמז על קיום פתולוגיה וכנ"ל לגבי שימוש בקיסם או חוט דנטאלי. גם דימום בנגיסה בתפוח לדוגמא עשוי לנבוע ממחלת חניכיים. בשלבים מתקדמים יותר של המחלה יהיו סימנים חמורים יותר דוגמת התגברות בניידות של שיניים, תזוזה של שיניים, פתיחת מרווחים בין שיניים סמוכות, רגישות בלעיסה, תחושה של טעם לא טוב בפה ודיווח של הסביבה על ריח פה. סימנים אלה אופייניים למחלה מתקדמת יותר, ואז מומלץ לפנות ולהיבדק אצל רופא שיניים מיומן או אצל מומחה לרפואת חניכיים.
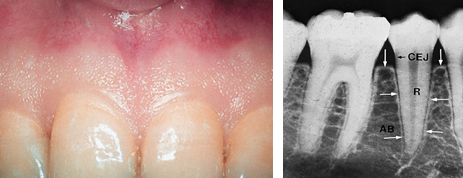
תאור קליני של דלקת חניכיים ללא עירוב עצם. החניכיים תפוחים, בצקתיים , מבריקים ובתמונה מצד שמאל גם מוגדלים.
מחלת חניכיים המערבת את העצם (פריודונטיטיס)
פריודונטיטיס היא מחלת חניכיים הפוגעת במנגנוני התמיכה של השיניים, העצם, מלט השן, ןהליגמנט המחבר בין השניים. המחלה מתאפיינת בדלקת כרונית הנגרמת על ידי חיידקים אלימים ברובד החיידקי המצטבר על פני השן. המחלה מאופיינת ביצירת "כיסים" בחניכיים ובעצם הלסת , בהם מצטברים החיידקים המזיקים. אופייניים למחלה גם ספיגה/הרס של העצם התומכת בשיניים, ובמקרים מתקדמים - אובדן השיניים.
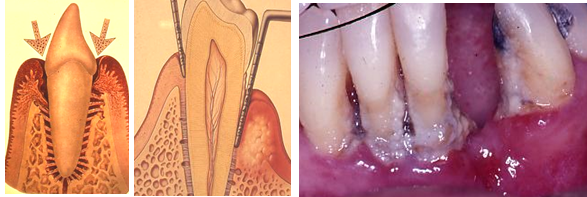
תאור קליני ( ימין ) ודיאגרמתי (שמאל) של התפשטות מחלת החניכיים אל מנגנון התאחיזה של השן תוך פגיעה במנגנון ותוך היווצרות כיס פריודונטלי
קיימים שני סוגים של מחלה זו: Adult Chronic Periodontitis מחלת הגיל המבוגר ( מעל גיל 30 שנה ), המאופיינת בהרס איטי וכרוני, עם נזק מצטבר במהלך השנים ומחלת הגיל הצעיר – Aggressive Periodontitis בה לוקים ילדים נערים ובוגרים עד גיל 30 לערך, המאופיינת בתהליכי הרס אגרסיביים של רקמות התמיכה, והתקדמות מהירה. פריודונטיטיס לסוגיה השונים מצריכה טיפול מקצועי אצל מומחה למחלות חניכיים וצוותו.
התפתחות המחלה
תחילתה של המחלה בדלקת בחניכיים עצמם(להלן : דלקת חניכיים) , דלקת המתבטאת בנפיחות, אודם, כאב, דימום למגע בכלל ולצחצוח שיניים בפרט, דימום ספונטני , והיווצרות מרווח פוטנציאלי בין החניך לשן , מרווח המכונה "כיס חניכיים". חיידקי חלל הפה נוטים לאכלס את הכיסים ואינם ניתנים לסילוק ע"י הפרט הנגוע, זאת בשל קשיי נגישות. החיידקים והרעלנים המיוצרים על ידם גורמים לזיהום הכיס והרקמות הסמוכות. לאחר תקופה המשתנה מפרט לפרט, מתפשטת דלקת החניכיים גם למנגנון התמיכה של השן זאת תוך המשך הפרדות החניכיים משורש השן והיווצרות מרווח עמוק יותר המאפשר לחיידקים נדידה המשכית תוך היצמדותם לפני שורש השן החשוף.
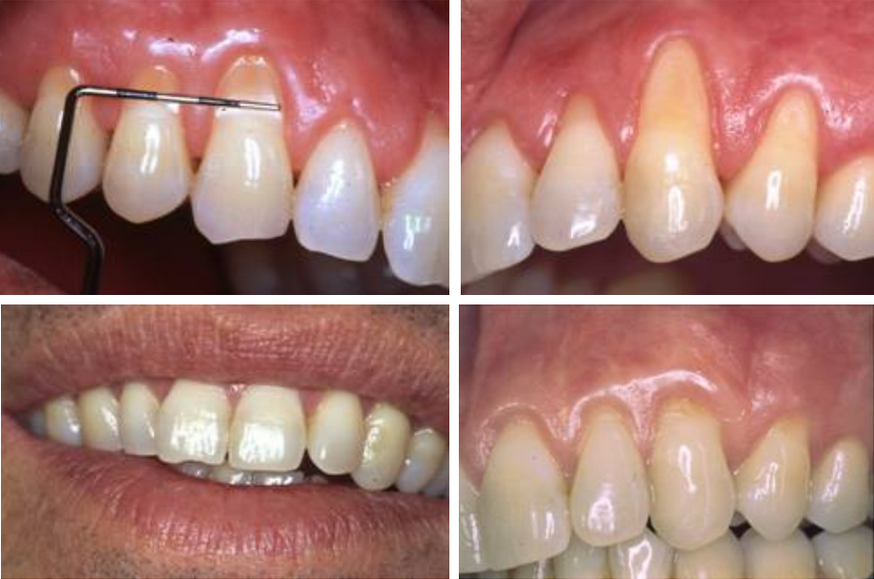
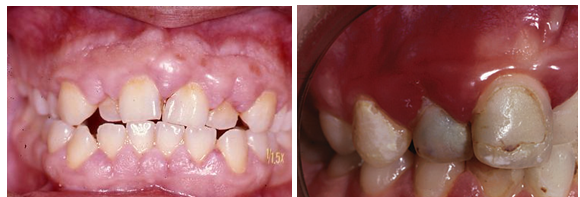
נסיגת חניכיים במטופל בגבר בן 46. הנסיגה במקרה זה מהווה בעיה אסתטית וגורמת לרגישות הנובעת מחשיפת שרשי השיניים לקור, ומתוק. למעלה – לפני הטיפול. למטה – 6 שנים אחרי הטיפול.
נסיגת חניכיים (להבדיל מדלקת חניכיים) אינה זיהומית, אך מחלישה את מנגנון האחיזה של השן בלסת. תופעה זו מלווה בחשיפת השורש, ומתפתחת כתוצאה מהברשת שיניים אגרסיבית יתר על המידה או ממבנה חניכיים עדין. הסממנים לתופעה זו הם לרוב רגישות לחום או קור, עששת בצוואר שורש השן ופגמים אסטתים שונים החלל הפה.
נסיגת החניכיים בשן חותכת תחתונה במטופלת בת 15 שעברה טיפול אורתודנטי. לפני הטיפול (שמאל), ושנתיים לאחר הטיפול ( ימין ) .
הטיפול בנסיגת החניכיים הוא השתלת חניכיים, תהליך כירורגי עדין הבא לתקן ולשפר את מבנה החניכיים ולעצור את תהליך הנסיגה. בפועל, מומחה החניכיים שותל רצועת חניכיים צמודים מעבר לאזור הנסיגה ובכך יבלום את התקדמותה. לאחר תפירת שתל החניכיים סביב אזור הנסיגה, תונח תחבושת פריודונטית למספר ימים, עד להשלמת תהליך הריפוי הטבעי. לאחר הוצאת התפרים, קיימת חשיבות רבה להברשת השיניים בצורה נכונה
מודעות וערנות המטופל
העברת המידע והגברת עירנות המטופלים לקשר בין מחלות החניכיים ומחלות שונות בגוף כגון סוכרת, מחלות כלי דם ומחלות לב, הינה בעלת חשיבות מרובה ביותר. מטופל משכיל וערני, עשוי, באמצעות זיהוי נכון של בעיות החניכיים, להתריע ולזהות סיבוכים רפואיים אחרים. על כן, יש להקפיד על ערנות ומודעות גבוהה למצב החניכיים, וליידע את צוות מרפאת השיניים על בעיות שונות כגון נסיגת חניכיים, אודם או נפיחות בחניכיים.
כדי למנוע עד כמה שניתן מצבים כאלה, יש להקפיד על היגיינת פה הולמת באמצעות צחצוח שיניים נכון וכן ניקוי מקצועי שנעשה על-ידי שיננית מספר פעמים בשנה על פי המלצת רופא השיניים, על מנת להסיר אבנית ורובד חיידקים ממקומות אליהם מברשת השיניים לא מגיעה.
הקשר בין היגיינת הפה, מחלת חניכיים ומחלות כלליות
מחקרים עדכניים הראו קשר בין היגיינת פה ירודה והסיכון לחלות במחלות כלליות רבות ובהן מחלות כלי הדם והלב, מחלות ראה, מחלות כבד, הריון ועוד. הסתבר כי חיידקים המצויים בחלל הפה חודרים אל מחזור הדם ועלולים להצטבר על עורקי הלב וליצור 'פלאקים' - התעבויות והיצרויות של כלי הדם. שינויים אלה בפעילות מחזור הדם עלולים לגרום להתפתחות מחלות לב ומחלות כלי דם שונות. המחקרים מעידים על קיום DNA של חיידקי הפה ב'פלאקים' שהצטברו בעורקי הלב. יתרה מכך, הוכח כי בקרב הלוקים בליבם, מספר החיידקים הכולל בפה גדול משמעותית מאשר בקרב אלו בעלי בריאות תקינה.
חיידקים פתוגניים אלו, המעורבים בהתהוות מחלות החניכיים, מצויים בחלל הפה לעיתים בכמויות גדולות. במקרה כזה, הם מנצלים כלי דם בקרבת אזורים מודלקים, נצמדים לדופן כלי הדם, וכך עוברים לאיברי גוף שונים וגורמים שם נזק.
ניתן להלחם בתופעה זו ולהקטין את סיכוניה של מחלת החניכיים על-ידי:
- שמירה על היגיינת פה טובה על-ידי ניקוי יסודי של השיניים והחניכיים פעמיים ביום
- ביקורים תדירים אצל השיננית על מנת להשלים הסרת החיידקים והאבנית באזורים שאינם נגישים ואשר קשים לתחזוקה על-ידי המטופל
- ביצוע מעקבים אצל רופא השיניים על פי הצורך
דלקת חניכיים שמקורה אי סילוק הרובד הבקטריאלי: בלסת העליונה הדלקת מוגבלת לשולי החניכיים בלבד; בלסת התחתונה הדלקת מפושטת בכל החניכיים.
התפשטות המחלה לרקמות התמיכה של השן מתבטאת בספיגה ונסיגה של העצם המכתשית המעגנת את שורשי השיניים בלסת, ובהרס מלט השן והליגמנט הסב-שורשי. בשלבים מוקדמים נושאי המחלה אינם מודעים בדרך כלל לקיומה, או אדישים לסימניה (לדוגמא: חניכיים מדממות בעת צחצוח שיניים). בהמשך, יציבות השיניים מתערערת והן הופכות ניידות, מקומן משתנה והן נודדות ומתרחקות זו מזו. לעיתים ניתן אף להגיע למצב בו תאחיזת השן ללסת מתנתקת לחלוטין, ואבדן השיניים הנגועות מתרחש ללא כאב או אירועים קליניים מיוחדים.
טיפול במחלת חניכיים
טיפולי חניכיים מיועדים לשמר את המשנן הטבעי בבריאות סבירה במשך חיי האדם. כמובן שמאחורי הצהרה כללית זאת מסתתרות גישות שונות לטיפול והתאמה אישית למטופלים שונים ולמצבי מחלה משתנים.
המפתח לטיפול במחלת חניכיים הוא מניעה. הפעולות הקשורות במניעת התפתחות המחלה מתבססות על שמירת ההיגיינה של הפה, השיניים והחניכיים. התמדה בסילוק הרובד החיידקי על בסיס יומי מונעת במרבית המקרים את הופעת המחלה, או עוצרת את התפתחותה במצבים התחלתיים. סילוק החיידקים הוא מכני בעיקרו (מברשות שיניים, קיסמים, חוט דנטלי וכד') . שימוש בחומרים קוטלי חיידקים (דוגמת כלורהקסידין) מסייע לשמירת היגיינת הפה ותומך בניקוי המכני של השיניים, אך אינו יכול לבוא במקומו. תכשירים אנטיביוטיים תוקפים את החיידקים גורמי המחלה, אך מהווים פתרון זמני בין השאר היות שהחיידקים נוטים לפתח עמידות למרבית התכשירים האנטיביוטיים. בשנים האחרונות נוספו גם תכשירים המשחררים חומרים אנטיביוטיים או אנטיספטיים שחרור מושהה ומבוקר; תכשירים אלה מוחדרים לכיסי החניכיים סביב השיניים, ושחרורם האיטי במרווח הפוטנציאלי של הכיס יוצר ריכוז גבוה ויעיל של החומר הפעיל. גם אלה אינם מחליפים את הצורך בניקוי וצחצוח יעיל על ידי המתרפא והרופא.
טיפולי חניכיים יכולים להתבצע בדרכים שונות. להלן דוגמא אופיינית לגישות שונות המשרתות אותה מטרה:
הטיפול במחלה יעשה על ידי הפסקת המחלה, עצירת התהליך ההרסני, הבראת הרקמות והשארת הרקמות הפגומות במקומן תוך שמירה מתמדת על כיסי החניכיים ללא דלקת.
לחילופין ניתן לבטל את הכיסים ע"י הזזה ניתוחית של החניכיים ומיקומם מחדש בכיוון שורשי יותר. בדרך זאת שורשי השיניים נחשפים לחלל הפה, השן והחניכיים ניתנים לניקוי יעיל יותר וקל יותר למתרפא, והלסת שנספגה תישאר פגומה אך מתפקדת.
בשתי השיטות השיניים תהיינה מעוגנות בלסת באופן חלקי ותפקודן יוגבל במידה מסויימת אך תהליך ההרס יפסק.
הטיפול במחלה יעשה על ידי הפסקת התהליך הפתולוגי באחת הדרכים הנ"ל שיביאו לעצירת המחלה, ובהמשך יבוצע שיקום ובינויי הרקמות החסרות תוך ניסיון להחזיר את המצב לקדמותו, הן מבחינה תפקודית, והן מבחינה אסתטית.
להשגת המטרות הנ"ל יכלול הטיפול מספר פרוצדורות ובהן:
- בדיקת המתרפא בכלל והחניכיים (פריודונטיום) בפרט.
- הדרכה בשמירת ההגיינה האורלית.
- סילוק רובד ואבנית על חניכיים ותת חניכיים.
- הקצעת שורשי השיניים החלקתם וליטושם.
- הנחייה לשימוש בחומרים ושטיפות פה אנטי-חיידקיים.
- שימוש זמני בחומרים אנטיביוטיים (במתן סיסטמי דרך הפה)
- בדיקות חוזרות והערכת מצב תקופתית כדי להעריך את הצלחת הטיפול ויעילותו.
במידה וכל הנ''ל אינם מביאים להשגת מטרות הטיפול, והמחלה נמשכת, יש לשקול טפול ניתוחי ובשפה שגורה - ניתוח חניכיים (להלן ''ניתוחים פריודונטליים'').
עקרונות הניתוחים הפריודונטליים
ניתוח פריודונטלי הינו פעולה כירורגית שעיקרה ניתוק החניכיים מהשיניים, הרמת חפי (מתלה), הפרדת רירית החניך מהלסת, וחשיפת העצם באזור חדירת שורשי השיניים ללסת.
החשיפה הכירורגית של הלסת מיועדת לאפשר צפייה ישירה של אתר המחלה, וטיפול ישיר במנגנון התמיכה החולה - העצם המכתשית הפגועה, שורשי השיניים הנגועים, והרירית החניכית המודלקת.
ניתוח חניכיים נעשה תחת אילחוש (הרדמה) מקומי, כאשר הנטיה היא להגביל בדרך כלל את האזור המאולחש לשליש עד מחצית הלסת. משקולים שלא זה המקום לפרטם יצומצם לעיתים הניתוח לשן/שיניים בודדות, או יורחב לאזורים נוספים, עד כדי טיפול ניתוחי אחד בכל הפה כולו. ניתוח פריודונטלי איננו כואב, ובמהלכו המנותח ער, אינו סובל, ומתקשר עם הרופא המנתח באופן מלא. מתרפאים הסובלים מחרדות טיפוליות יוכלו לקבל תוספת תרופות מרגיעות, וזאת ללא השפעה על איכות הטיפול.
במהלך הניתוח מבוצעות הפעולות הבאות:
א. אלחוש מקומי המחוזק במידת הצורך ע"י הוספה. בחומר האלחוש מהול גם חומר המכווץ את נימי הדם, מפחית את הדימום ומעמיק את האלחוש.
ב. ניתוק החניכיים מהשיניים . קו הניתוח חלק והמשכי ומאפשר הפרדה מלאה לא-טראומטית של הרירית מהשיניים, וחשיפת איזור המחלה.
ג. בדיקת מצב התחלואה של הפריודונטיום, צפייה ומדידה של הפגמים הגרמיים והערכה של כמות העצם שנספגה וצורתה, הערכת מצב השורשים המעוגנים בלסת.
קביעת הפרוגנוזה (תוחלת, השרדות) הסופית וסיכויי ההחלמה של כל שן ושן .
על סמך הממצאים במהלך הניתוח מחליט המנתח על נקיטת אחת משתי גישות עיקריות:
- גישה רסקטיבית – כריתת רקמות נגועות
- גישה רגנרטיבית - שיקום רקמות נגועות
גישה רסקטיבית - לאחר הרמת מתלה החניכיים וחשיפת אזור המחלה יעוצבו העצם והרקמה הרכה מחדש, זאת על ידי גילוף העצם ועיצובה מחדש, סילוק רקמה רכה מיותרת, ניקוי הקצעה וליטוש השורשים, ולבסוף, מיקום רירית החניכיים במנח חדש. כך, שולי החניכיים יונחו על גבי שולי רכס העצם המכתשית ויצרו יחדיו איטום חדש סביב השורשים. בדרך זאת קטנים כיסי החניכיים למימדים פיסיולוגיים, והמצב החדש מאפשר תחזוקה יעילה.
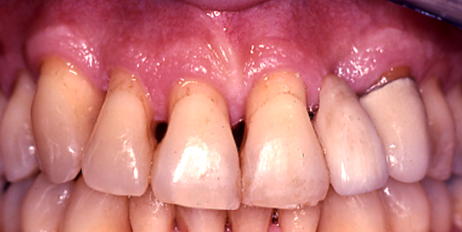
ריפוי החניכיים לאחר ניתוח רסקטיבי. החניכיים בריאים. שורשי השיניים המטופלות חשופים ועשויה להיווצר רגישות לקור/חום. השורשים החשופים בחזית הפה עלולים ליצור בעיה אסתטית.
במקרים שלמטופל קן חיוך גבוה.
יתרונות הגישה הרסקטיבית:
- סיכויי הצלחתה גבוהים וניתנים לחיזוי.
- עקב בהקטנת עומק הכיסים מתבטל מקום המסתור של החיידקים ומתאפשרת גישה נוחה לסילוקם ואפשרות לתחזוקה נאותה.
חסרונות הגישה הרסקטיבית:
- שורשי השיניים המטופלות חשופים ועשויה להיווצר רגישות לקור/חום, חמוץ/מתוק, של שורש השן החשוף. כמו כן , בחזית הפה השרשים החשופים יוצרים בעיה אסתטית.
- מנגנון התמיכה של השן נותר פגום וחסר הואיל ועצם שנספגה במהלך המחלה ו/או הוסרה במהלך ניתוח איננה משוקמת. המשנן הופך בריא אבל ''נכה''.
- השיטה הרסקטיבית נפוצה מאוד בזכות סיכויי חיזויי ההצלחה וניסיון רב שנצבר. השיטה מומלצת בעיקר למשנן הלעיסי - מלתעות וטוחנות שם הבעיה האסתטית פחותה או לא קיימת.
ב. גישה ניתוחית - שמרנית - curettage Open flap – root
בשיטה זאת מופרדות החניכיים מהשיניים ומהעצם המכתשית באופן שמרני ותוך פולשנות זעירה ופגיעה מינימלית בשולי החניכיים. הרמת מתלה שמרנית מאפשרת חשיפה של שולי רקמות תומכות וצווארי שיניים נגועות, וגישה ישירה לשם סילוק אבנית תת חניכית, הקצעת שורשים, ובמקרים מסוימים טיפול מזערי ברקמה הגרמית. בסיום הטיפול מוחזרות החניכיים למקומן.
לשיטה השמרנית הקרויה ע''ש Wideman יתרון אסתטי, היות ששולי החניכיים והפפילות כמעט לא נפגעים/משתנים. השיטה מתאימה בעיקר למחלה פריודונטלית בשלביה המוקדמים.
ניתן לנתח באופן שמרני (ללא טיפול גרמי) גם מצבים מתקדמים יותר, זאת על ידי הרמת מתלה והקצעת שורשים למלוא עומק הפגמים הגרמיים, והחזרת המתלים למקומם.
בטיפולים שמרניים אלה המכונים בשפה שגורה ''ניקוי שורשים עמוק'' ניתן להשיג החלמת כיסים פריודונטליים תוך כדי השתיירותם. מצב זה מצריך ביקורי תחזוקה תכופים, ושיתוף פעולה טוב במיוחד של המתרפא.
גישה רגנרטיבית
בעוד שניתוחי חניכיים רסקטיביים מיועדים בראש ובראשונה לעצור התקדמות מחלה פריודונטלית, ניתוחים רגנרטיביים מיועדים גם לבנות ולשחזר רקמות שאבדו במהלך המחלה. לפיכך ניתוחים רגנרטיביים (רגנרציה = צימוח/בינוי מחדש), מכוונים בעיקר לצימוח עצם מכתשית חדשה התומכת בשורש השן באמצעות ליגמנט חדש שסיביו חודרים למלט שן חדש הנבנה על שורש השן שנחשף.
יתרונות השיטה הרגנרטיבית:
ניתוח רגנרטיבי מוצלח יביא ל:
א. הגדלת כמות התמיכה בשן על ידי בניה של רקמות תמיכה (עצם, ליגמנט פריודונטלי וצמנטום).
ב. שחזור איטום חניכי סביב צוארי השיניים או קרוב להם.
ג. כיסוי איזורי שורש שן (שנחשפו על ידי מחלה פריודונטלית) על ידי חניכיים טבעיות (ראה גם "נסיגת חניכיים").
ניתוח רגנרטיבי מוצלח עוצר לפיכך את התקדמות מחלת החניכיים, משחזר ומגדיל תמיכה גרמית במשנן, מחזיר את מצב הפריודונטיום לקדמותו, ומשפר את המראה האסתטי.
מגבלות הניתוחים הרגנרטיביים:
א. באמצעים הקיימים כיום עדיין לא ניתן לחזות מראש את שעורי ההצלחה בכל מקרה ומקרה.
ב. שימוש בעזרים החיוניים להצלחת הניתוח מגדיל את משך הניתוח, מספר הפרוצדורות ועלויות הניתוח למתרפא.
במהלך ניתוח רגרנטיבי מורמים מתלי החניכיים, ומבוצעות תחילה פעולות מקדימות - סילוק אבנית, הקצעת שורשים וסילוק רקמות חולות.
לעצם שנשתיירה ניתן להוסיף עצם שנלקחה מהמתרפא עצמו (מאזורים שונים בפה או בגוף), או חומרים המשמשים תחליפי עצם. במידה וניתן מוסיפים תכשירים חלבוניים המאיצים ומכוונים את התמיינות התאים באזור המטופל. בדרך כלל נעשה שימוש גם בחוצצי/חסמי רקמות, הנראים כממברנות המפרידות את אזור הנגע המושתל מהחניכיים. החסם המושתל מונע חדירת תאי רקמת חיבור חניכית לאזור הריפוי, ומאפשר בדר זאת לרקמה הגרמית ולליגמנט הפריודונטלי לצמוח מחדש ולתפקד, זאת תוך ניצול הכושר הטבעי של הרקמות לשחזר עצמן. מרבית המחקר הבסיסי והקליני בתחום מחלות החניכיים עוסק כיום בשיפור טכניקות רגנרטיביות וישומן.
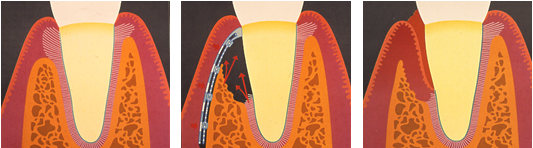
תיאור גרפי של טיפול רגנרטיבי בעזרת צימוח רקמתי מודרך בסיוע ממברנה נספגת
ניתוחי רירית החניכיים: ניתוחים פריודונטליים פלסטיים
ניתוחים המוגבלים לרירית הלעיסית-חניכית ולרירית המצפה (Lining) מיועדים לטפל בעיקר בעיוותים ופגמים בחניכיים. עיוותים אלה מתבטאים בגודל, צורה, מיקום וצבע החניכיים.
האקדמיה האמריקאית לפריודונטיה סווגה את מגוון הבעיות החניכיות הקשורות בעוותי חניכיים התפתחותיים ונרכשים כלהלן:
- נסיגת חניכיים / נסיגת רקמה רכה - רירית.
- הפחתה בעומק פרוזדורי הרירית.
- מיקום לקוי של הריסנית (פרנום).
- עודף ברקמה חניכית
כיסי חניכיים מדומים
שולי חניכיים מעוותים
הצטברות רקמה חניכית מיותרת
חניכיים מעובים
5. צבעי חניכיים חריגים / לא אסתטיים
היות שהמצבים שלעיל מציגים שילוב של בעיות בריאותיות וקוסמטיות, פותחו במהלך הזמן טכניקות כירורגיות הנותנות מענה לשתי הבעיות בעת ובעונה אחת. המענה הכירורגי נועד לשחזר את החניכיים במקומן הטבעי תוך הוספת רקמה חניכית חסרה או סילוק רקמה עודפת, קטימת חיבורי שרירים היוצרים ריסניות באזורים אסתטיים או באזורים הפוגעים בתקינות החניכיים, העמקת פרוזדורי הרירית, סילוק כתמי פיגמנטציה פסיולוגית/פתולוגית, וטיפול בכתמי קעקוע (Tattoo), הנובעים בעיקר מפיזור אמלגם ברירית.
הואיל ומדובר במגוון רחב של טכניקות ניתוחיות, יתואר להלן מדגם מצומצם של ניתוחים,וזאת על ידי הצגת מקרים.
א. הגדלת רוחב החניכיים המוקרנות על ידי שתל חניכיים חופשי.
ב. טיפול בפני שורש שן חשופים עקב נסיגת חניכיים ע"י שתל חניכיים חפשי
ג. סילוק כתמי פיגמנט מלנין (פיגמנטציה אתנית) ע"י שימוש בקרינת לייזר
תפקיד השיננית וחשיבותו
עבודת השיננית מהווה חלק חשוב ובלתי נפרד מתהליך הטיפול הדנטלי אותו עובר המטופל. הטיפולים הניתנים על-ידי השיננית הם קלינים, מניעתיים ותחזוקתיים. בשל אופי המרפאה השינניות בפריופנט התמחו והתמקצעו בעיקר בטפולי חניכיים ותחזוקת שתלים. עבודתן כוללת סיוע באיסוף הנתונים אודות המטופל ומצבו הדנטלי, ובפרט בהערכת רמת מחלת החניכיים ורמת היגיינת הפה. לאורך זמן, מתחזקים טיפולי השיננית את הטיפולים שניתנו על-ידי הרופא ומסייעים בהקטנת סיכויי תחלואת החניכיים והשיניים.
Enter your text here
Enter your text here


